Takayasu kasalligi
Takayasu kasalligi
Taʼrifi
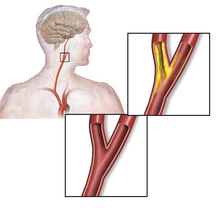
[tahrir | manbasini tahrirlash]Takayasu [kasallik |kasalligi] yirik arteriyalarning, asosan aorta va uning shoxlarining yalligʻlanishi boʻlib, odatda 50 yoshdan oldin rivojlanadi.
Sinonimlar: Takayasu sindromi, Takayasu arteriti, nospesifik aortoarterit, aorta yoyi sindromi.
Kasallik surunkali yalligʻlanish va qon tomirlari devorlarining shikastlanishi bilan kechib, tizimli vaskulit sifatida tasniflanadi. Takayasu arteriti aortadan chiqqan qon tomirlari devorlarining barcha qatlamlariga taʼsir qiladi. Shuning uchun kasallik koʻpincha nospesifik aortoarterit deb ataladi
Aorta yoyining arteriyalari – oʻmrov osti va uyqu arteriyalariga ham zararlanishi mumkin. Kamdan kam hollarda patologik jarayonda yonbosh, toj, tutqich (mezenterik) va oʻpka arteriyalari ishtirok etadi.

Tarixi
[tahrir | manbasini tahrirlash]Kasallik birinchi marta 1856-yilda ingliz jarrohi Uilyam Sevori tomonidan tasvirlangan, ammo kasallik nomini yapon oftalmologlari ishidan olgan, ulardan biri Mikito Takayasu edi. U koʻrishning pasayishi shikoyati bilan 21 yoshli ayolni tekshirdi va koʻzning toʻr pardasi arteriyalaridagi oʻzgarishlar va radial arteriyada pulsning yoʻqligi oʻrtasidagi bogʻliqlikni sezdi. Yaponiyada sindromni Takayasu nomi bilan nomlash odat tusiga kirgan, chunki aynan shu mamlakatda kasallik 20-asrning oʻrtalariga qadar koʻproq uchragan. Takayasu arteritining belgilari qon tomirlarining shikastlanish darajasiga bogʻliq. Asosiy alomatlar – yelka arteriyalarda pulsning yoʻqligi yoki turli aʼzolardagi qon bosimining farqi, shuningdek, aorta shovqinlari. Kompyuter tomografiyasida aorta va uning shoxlari torayishi (stenoz) yoki tiqilib qolishi (okklyuziya) kuzatiladi.
Etiologiyasi
[tahrir | manbasini tahrirlash]Takayasu kasalligining sababi hali ishonchli tarzda aniqlanmagan. Kasallik tashqi yoki ichki agentga (allergen) oʻziga xos boʻlmagan reaksiya sifatida qaraladi. Ushbu reaktsiyaning markazida immunitet tizimi notoʻgʻri ravishda oʻz arteriyalariga hujum qiladigan autoimmune mexanizm yotadi. Ushbu mexanizmni qoʻzgʻatuvchi mumkin boʻlgan omillar orasida infektsiya (xususan, sil kasalligi), viruslar, dorilar va boshqalar mavjud.
Kasallikning kelib chiqishida koʻpincha quyidagi kasalliklar sabab boʻladi:
- revmatoid patologiya
- spondiloartrit
- sklerodermiya
- limfogranulomatoz
- gigant hujayrali arterit.
- xavf omillari orasida irsiy moyillik hisobga olinadi.
Takayasu kasalligi bilan ogʻrigan bemorlarda tekshiruvda inson leykotsitlari antigenlari - HLA-B52 va HLA-B39 aniqlanadi. Bundan tashqari, HLA-B52 bilan ogʻrigan bemorlar uchun kasallikning yanada ogʻir kechishi xarakterlidir.
Tarqalishi
[tahrir | manbasini tahrirlash]Takayasu arteritining tarqalishi dunyoning turli mintaqalarida juda xilma-xildir. Koʻpincha kasallik Yaponiya, Hindiston, Xitoy, Koreya va Osiyo, Yaqin Sharq va Janubiy Amerikaning boshqa mamlakatlarida uchraydi. Yevropa va Shimoliy Amerikada kamdan-kam uchraydi.
Turli xil aholi tadqiqotlariga koʻra, Yevropa va Shimoliy Amerikada Takayasu arteriti bilan kasallanish 1 million aholiga 2,6 holatni tashkil qiladi. Sharqiy Osiyoda tarqalish 100 baravar yuqori. Yaponiyada oʻtkazilgan uch yillik epidemiologik kuzatuv natijalariga koʻra, yiliga 1 million aholiga 150 ta holat aniqlangan
Rossiyada koʻpincha miyani qon bilan taʼminlaydigan braxiosefalik arteriyalarning aortoarteriti va aorta yoyi shoxlari va torako-abdominal aortaning birgalikdagi shikastlanishini topishingiz mumkin.
Janubi-Sharqiy Osiyo mamlakatlarida tushayotgan aortaning aortoarteriti, shuningdek, buyrak arteriyalari aortaarteriti tez-tez tashxis aniqlanadi. Yaponiyada asosan aorta koʻtariluvchi qismi va uning yoyi shoxlari taʼsirlanadi
Belgilari
[tahrir | manbasini tahrirlash]Kasallik maʼlum bir bosqichda davom etadi. Dastlabki bosqichda klinik koʻrinish tizimli yalligʻlanish jarayoni tufayli oʻziga xos boʻlmagan simptomlarni oʻz ichiga oladi. Bunday alomatlar vazn yoʻqotish, zaiflik va qorin, mushaklar va boʻgʻimlarda ogʻriqni oʻz ichiga oladi. Koʻpincha kasallikning boshlanishida isitma uzoq vaqt davom etadi, eritrotsitlar choʻkish tezligining (ECHT) tezlashishi va anemiya kuzatiladi. Biroq, bu davrda bemorlarning 10% hech qanday shikoyatlarni bildirmaydi.
Kasallikning avj olish bosqichida, yalligʻlanish tufayli tomirlarning boʻshligʻi torayib ketganda, alohida organlar va toʻqimalarda ishemiya belgilari yuzaga kela boshlaydi.
Takayasu kasalligi uchun qoʻllarning ishemiya belgilari xarakterlidir: bir yoki ikkala oʻmrov osti, yelka va bilak arteriyalarda pulsatsiyaning yoʻqligi, qoʻllarda ogʻriq va zaiflik, qoʻllarning sovuqligi, kasallangan va sogʻlom qoʻllarda qon bosimining farq qilishi aniqlanadi. Shuningdek, xarakterli alomat oyoqlarda bosim yuqoriligidir.
Nospesifik aortoarterit bilan koʻrish baʼzan yomonlashadi, bir koʻzda toʻsatdan koʻrlik paydo boʻladi, ikki tomonlama koʻrlik paydo boʻlishi ham mumkin
Agar umurtqa va uyqu arteriyalar zararlangan boʻlsa, nevrologik alomatlar paydo boʻladi: bosh aylanishi, ish qobiliyatining pasayishi, diqqat pasayishi, hushidan ketish. Ushbu alomatlar markaziy asab tizimining (MNS) tegishli qismlarining ishemiyasini koʻrsatadi.
Qorin aortasida patologik oʻzgarishlar bilan oyoqlarda qon aylanishi kamayadi. Shu sababli, jismoniy faollik paytida va hatto sekin yurgan paytda ham oyoqlarda ogʻriq paydo boʻlishi mumkin, bu odamni vaqti-vaqti bilan oqsoqlashga yoki toʻxtashga majbur qiladi. Koʻtarilgan aortaning sezilarli zichlashishi va kengayishi boʻlgan bemorlarda koʻpincha aorta etishmovchiligi tashxisi qoʻyiladi. Bunday holatda koronar qon oqimi buziladi va ishemiya rivojlanadi. Nospesifik aortoarterit, miokardit, arterial gipertenziya va surunkali yurak yetishmovchiligi boʻlgan bemorlarning 50 foizida qayd etilgan.
Agar buyrak arteriyalari taʼsirlangan boʻlsa, siydikda qon (gematuriya) paydo boʻlishi mumkin. Buyrak arteriyalarining trombozi kam uchraydi.
Patogenezi
[tahrir | manbasini tahrirlash]Takayasu sindromining rivojlanish mexanizmi autoimmun jarayon bilan bogʻliq deb qaraladi. Tizimli irsiy kasalliklari boʻlgan bemorlarda qoʻzgʻatuvchilar – allergenlar yoki yuqumli omillar taʼsirida arteriyalarga zarar yetkazadigan antitelolar ishlab chiqarila boshlaydi. Qonda antitelolar – IgG va IgA darajasi koʻtariladi va qon aylanish tizimida aylanib yuradigan, tomirlar endoteliyasiga joylashib, yalligʻlanishni qoʻzgʻatadigan immun komplekslar shakllana boshlaydi.
Yalligʻlanish jarayoni tufayli arteriyaning ichki qatlamida (intima) tolali granulomalar hosil boʻladi, elastik tolalar parchalanib ketadi, tomir devorining silliq mushak hujayralari nobud boʻladi. Koʻpincha trombozlar rivojlanadi. Yalligʻlanish qon tomirlarida turli xil oʻzgarishlarga olib keladi. Dastlabki bosqichda tomirlar devorlari qalinlashadi. Ushbu bosqichda tomirning boʻshligʻi toraymaydi.
Agar kasallik rivojlanib ketaversa, segmentar stenozlar hosil boʻladi, yaʼni tomirning toʻliq yopilishigacha turli joylarda arteriya boʻshligʻi torayadi. Stenoz tufayli qon oqimi buziladi va organlar zarur miqdorda kislorod va oziq moddalarni olmaydilar – ishemiya rivojlanadi. Tegishli terapiya oʻz vaqtida amalga oshirilmasa, yalligʻlanish qoʻshni toʻqimalar va organlarga tarqalishi mumkin. Bemorlarning 7-22% da anevrizmalar hosil boʻladi, yaʼni tomirning 2 martadan koʻproq kengayadi, devorlari hilpillab qoladi.
Qon tomirlari ichi bekilib qolganda, organizm yangi sharoitlarga moslashadi va kollateral qon aylanishini rivojlantiradi.

Tasnifi
[tahrir | manbasini tahrirlash]Takayasu kasalligining bir nechta tasnifi mavjud, ammo ularning hech biri universal qabul qilinmagan.
Nospesifik aortoarteritda arteriyalarning bir necha turlari ajratiladi
- Stenoz – tomir boʻshligʻining torayishi.
- Okklyuzion – tomirning boʻshligʻining toʻliq bekilib qolishi.
- Anevrizma – tomirning boʻshligʻining 2 martadan koʻproq kengayishi.
- Koartatsiya – aortaning tushuvchi qismining tugʻma torligi.
Anatomik tasnifi:
- I tip – faqat aorta yoyining shoxlari taʼsirlanadi.
- IIa turi – aortaning koʻtariluvchi qismining va / yoki aorta yoyining shikastlanishi. Aorta yoyining shoxlari ham zararlanishi mumkin. Aortaning qolgan qismlari esa shikastlanmagan boʻladi.
- IIb-toifa – tushayotgan koʻkrak aortasining shikastlanishi, baʼzan koʻtarilgan aorta, aorta yoyi yoki uning shoxlari bilan birgalikda kelishi mumkin. Qorin aortasi shikastlanmagan.
- III tip – tushayotgan koʻkrak aortasi, qorin aortasi va/yoki buyrak arteriyalarining zararlanishi. Koʻtarilgan aorta va uning shoxlari bilan aorta yoyi taʼsir qilmaydi.
- IV toifa – faqat qorin aortasi va / yoki buyrak arteriyalarining shikastlanishi.
- V toifa – umumiy yuqoridagilarning kombinatsiyasi.
Takayasu kasalligining faollik darajalarining yagona tasnifi mavjud emas. Amaliy foydalanish uchun eng qulayi Birmingem vaskulit faolligi shkalasi asosida nospetsifik aortoarterit uchun maxsus yaratilgan shkaladir. U uchta boʻlimni oʻz ichiga oladi: patologik jarayonning klinik, laboratoriya va instrumental belgilari.
| Umumiy yalligʻlanishga xos belgilari | Ball |
|---|---|
| Yoʻq | 0 |
| Holsizlik | 1 |
| 38 ˚C dan past isitma | 2 |
| 38 ˚C dan yuqori isitma | 3 |
| 1 – 3 oy davomida tana massasining 10 kg dan ortiq kamayishi | 3 |
| Maksimal | 3 |
| Teri sindromi | Ball |
| Yoʻq | 0 |
| Polimorf toshmalar | 1 |
| Purpura | 2 |
| Tugunchali eritema | 3 |
| Maksimal | 3 |
| O`pka sindromi | Ball |
| Yoʻq | 0 |
| Yoʻtal | 2 |
| Hansirash | 3 |
| Oʻpka gipertenziyasi belgilari | 3 |
| Maksimal | 3 |
| Abdominal sindrom | Ball |
| Yoʻq | 0 |
| Ichak disfunksiyasi | 2 |
| Qorinda ogʻriq | 4 |
| Oʻtkir qorin sindromi | 5 |
| Maksimal | 5 |
| Arterial gipertenziya sindromi | Ball |
| Yoʻq | 0 |
| Uzoq muddat yuqori arterial bosim |
3 |
| Maksimal | 3 |
| Periferik qon aylanishi yetishmovchiligi sindromi | Ball |
| Yoʻq | 0 |
| Barmoqlarning uyushib qolish hissi |
1 |
| Ogʻriq va/yoki charchoq: | |
| qoʻllarda | 3 |
| yelkada | 3 |
| Vaqti vaqti bilan tomirlarning tortishib qolishi | |
| qoʻllarda | 3 |
| yelkada | 3 |
| oyoqda | 3 |
| Arterial bosimning va pulsning assimetriyasi yoki yoʻqligi | 8 |
| Maksimal | 8 |
| Serebrovaskulyar sindrom | Ball |
| Yoʻq |
0 |
| Xotira pasayishi | 2 |
| Koʻrish qobiliyatining pasayishi |
2 |
| Koʻz tubidagi tomirlarda oʻzgarishlar |
3 |
| Bosh ogʻrigʻi |
3 |
| Bosh aylanishi | 4 |
| Hushdan ketish | 6 |
| Tirishishlar | 8 |
| Maksimal | 8 |
| Kardiovaskulyar sindrom | Ball |
| Yoʻq | 0 |
| Taxikardiya | 3 |
| Kardialgiya |
4 |
| Yurak chegaralarining kengayishi | 4 |
| Aorta va yirik arteriyalar ustida shovqin | 6 |
| Tomirlar boʻylab ogʻriqlar | 9 |
| Miokard infarkti | 9 |
| Maksimal | 9 |
| Laborator maʼlumotlar | Ball |
|---|---|
| Yoʻq |
0 |
| Anemiya |
3 |
| C reaktiv oqsil <++ | 6 |
| C reaktiv oqsil >+++ | 9 |
| ECHT 20 – 40 mm/soat | 6 |
| ECHT > 40 mm/soat | 9 |
| Maksimal | 9 |
| Instrumental tekshirish natijalari | Ball |
|---|---|
| Oʻzgarishlar yoʻq | 0 |
| Tomirlar tonusining ortishi | 5 |
| Stenoz belgilari | 5 |
| Qon oqimining tezligining ortishi | 5 |
| Tomir devori qalinligining ortishi | 10 |
| Tomir devorining qavatlanib qolishi | 12 |
| Shikastlangan tomirlar soni | |
| 1 dan 4 tagacha | 8 |
| 5 dan koʻp boʻlsa | 12 |
| Maksimal | 12 |
| Yigʻindi maksimal summa | 63 |
Klinik koʻrinishning tabiatiga koʻra nospesifik aortoarteritning ikki bosqichi ajratiladi:
Oʻtkir – ikkinchi bosqichga oʻtishi tez sodir boʻladi. Oʻtkir bosqich tez rivojlanishiga qaramay, ogʻir bosqichiga oʻtisi ancha uzoq davom etadi.
Surunkali – sekin, 10 yilgacha davom etishi mumkin, lekin koʻpincha asoratlarga olib keladi.
Rivojlanish bosqichlari
[tahrir | manbasini tahrirlash]- Birinchi bosqich – aortadan chiqqan arteriyalarning zararlanishi. Bemorlar zaiflik, charchoq va isitma, vazn yoʻqotishdan bezovta boʻladi.
- Ikkinchi bosqich - kasallik yuqori soha arteriyalarga tarqaladi. Ushbu bosqichda qoʻllarning uvushib qolishi, tirishishlar, xira koʻrish kabi qon tomir etishmovchiligi belgilari paydo boʻladi.
- Uchinchi bosqich – yalligʻlanish jarayoni buyrak tizimidagi arterial kanallarga tarqaladi.
- Toʻrtinchi bosqich – yalligʻlanish oʻpka arteriyasiga taʼsir qiladi.
Asoratlari
[tahrir | manbasini tahrirlash]Sindromning eng xavfli asoratlari

- Miokard infarkti – qon oqimining oʻtkir etishmovchiligi tufayli yurak mushaklarining nekrozi.
- Yurakning qopqoq apparatining shikastlanishi, shu jumladan aorta etishmovchiligi – diastola davrida aorta qopqogʻi varaqlarining toʻliq yopilmasligi (yurak mushaklarining boʻshashishi). Shu sababli qon aortadan chap qorinchaga qaytadi.
- Buyrak arteriyasi trombozi - qon quyqalari bilan tomirning tiqilib qolishi tufayli buyrak arteriyalarida qon oqimining keskin oʻtkir toʻxtashi.
- Anevrizma – bu arteriya devorining ingichkalashuvi yoki choʻzilishi tufayli osilib qolishi.
- Reyno fenomeni – qoʻl va oyoq tomirlarida arterial qon aylanishining buzilishi. Bu rangparlik bilan namoyon boʻladi, keyin barmoqlar va oyoq barmoqlarining, kamroq burun va quloqlarning qon bilan taʼminlanishining buzilishi va ogʻrigʻi bilan birga keladi.

Raynaud’s Disease - Miyada qon aylanishining buzilishi. Qon tomirlarining torayishi yoki tiqilib qolishi tufayli miyaga kislorod va ozuqa moddalari yetishmay qoladi. Miyani qon bilan taʼminlashning oʻtkir buzilishi vaqtinchalik ishemik holat yoki ishemik insult sifatida namoyon boʻlishi mumkin. Vaqtinchalik ishemik holat bilan barcha alomatlar 24 soat ichida yoʻqoladi, insult – bu qaytarilmas holat boʻlib, unda miya hujayralari oʻladi. Yurak etishmovchiligining dekompensatsiyasi yurak yetishmovchiligining soʻnggi bosqichidir, bunda organizm toʻqimalar va organlarni normal faoliyat koʻrsatishi uchun zarur miqdorda qon bilan taʼminlay olmaydi.
Diagnostikasi
[tahrir | manbasini tahrirlash]Takayasu kasalligi tashxisi va davosi bilan turli mutaxassislar shugʻullanishadi: revmatologlar, kardiologlar, nevrologlar, oftalmologlar va qon tomir jarrohlar.
Jahon amaliyotida tashxisni tasdiqlash uchun Amerika revmatologlari uyushmasi (Amerika Revmatologiya kolleji) mezonlari qoʻllanadi:
- 40 yoshdan kichik boʻlishi.
- Vaqti vaqti oqsoqlanish sindromi.
- Pulsatsiyaning zaiflashishi, oyoq-qoʻllar orasidagi bosim farqi 10 mm Hg dan ortiq.
- Uyqu va oʻmrovosti arteriyalar yoki aortada sistolik shovqin.
- Angiografiyada oʻzgarishlar.
Laboratoriya maʼlumotlari
Takayasu arteriti bilan ogʻrigan bemorlarda aniqlangan laboratoriya oʻzgarishlari oʻziga xos emas, yaʼni kasallikni aniq koʻrsatadigan koʻrsatkichlar mavjud emas.
Klinik qon tekshiruvi yengil anemiya, eritrotsitlar choʻkish tezligining oshishi (ECHT), leykotsitoz (oq qon hujayralari darajasining oshishi) va oʻrtacha trombotsitoz (trombotsitlar darajasining oshishi) ni aniqlashi mumkin.
Biokimyoviy qon testini oʻrganishda
- xolesterin,
- lipoproteidlar,
- gamma globulinlar,
- albuminlar,
- gaptoglobin
- seromukoid darajasining pasayishi aniqlanadi.
Siydikni tekshirishda oʻrtacha proteinuriya va mikrogematuriya qayd etiladi.
Immunologik tadqiqotlar jarayonida IgG, IgA antitelolari darajasining oshishi aniqlanadi.
Instrumental diagnostika
Angiografiya. Bu qon tomirlarining kontrastli rentgenologik tekshiruvidir. Invaziv diagnostika usuli oʻrganilayotgan tomirga kateter kiritiladi, u orqali esa maxsus kontrastli boʻyoq yuboriladi va boʻyoq qon tomirini toʻldirganda rentgenogramma olinadi.

Ilgari tashxisni tasdiqlash uchun angiografiya ishlatilgan, ammo endi kamroq invaziv usullar koʻproq qoʻllanadi: ultratovushli angiodoplerografiya , kompyuter va magnit-rezonans tomografiya (KT va MRT), fluorodeoksiglyukoza bilan pozitron emissiya tomografiyasi (PET). Qon tomir ultratovush tekshiruvi, KT va MRT qon tomirlari devorlarini, aorta yoki arteriyalarning boʻshligʻi va tomirlardagi qon oqimini baholashga imkon beradi. Takayasu kasalligining xarakterli belgilariga stenoz, okklyuziya, arteriya boʻshligʻining notekisligi, stenozdan keyingi kengayish (vazodilatatsiya), stenoz tomir atrofidagi kollateral arteriyalar va anevrizmalar kiradi.
Fluordeoksiglyukoza bilan PET. Skanerlashdan oldin radioaktiv preparat tomir ichiga yuboriladi. U faol yalligʻlanishli joylarda toʻplanadi va arterial devorning shikastlanish darajasini koʻrsatadi. Boshqa usullar bilan taqqoslaganda, tadqiqot shikastlangan arteriyalarning anatomiyasi va morfologiyasini aniqroq tavsiflash imkonini beradi.
Reoensefalografiya (REG). Bosh miya tomirlarini diagnostika qilish usuli. Tadqiqotning mohiyati shundaki, yuqori chastotali kuchsiz elektr toki boshning toʻqimalari orqali oʻtadi va maxsus jihozlar miyaning elektr qarshiligini qayd etadi. Tadqiqot venoz va arterial tizimlarning umumiy funksionalligini baholaydi. REG yordamida Takayasu sindromida miyaga qon taʼminoti kamayganini koʻrishimiz mumkin.
Miyaning elektroensefalografiyasi (EEG). Miya funksional faollligining pasayishi aniqlanadi.
Qon tomir biopsiyasi. Kamdan-kam hollarda amalga oshiriladi, chunki katta tomirlarning gistologik tekshiruvi odatda faqat qon tomir muolajalari yoki autopsiya paytida oʻtkazilishi mumkin. Kasallikning dastlabki bosqichida granulomatoz yalligʻlanish belgilari aniqlanadi – granuloma-tugunlarning shakllanishi.
Davosi
[tahrir | manbasini tahrirlash]Nospesifik aortoarteritni toʻliq davolash mumkin emas. Biroq, oʻz vaqtida va samarali davolanish yordamida remissiyaga erishish va oʻlimga olib keladigan asoratlarni rivojlanishining oldini olish mumkin. Buning uchun belgilangan terapiyaga toʻliq rioya qilish kerak, patologiyani davolash kamida bir yil davom etishi kerak.
Takayasu arteritini davolash konservativ (dori) va jarrohlik usullarini oʻz ichiga oladi.
Konservativ davo
Medikamentoz terapiya bir muncha vaqt kasallikning rivojlanishini toʻxtatadi. Terapevtik usullarning maqsadi qon bosimini normallashtirish, yalligʻlanish jarayonini va oʻziga xos immunitet reaktsiyasini kamaytirish, gemodinamikani tiklash va ishemiyani yoʻq qilishdir.
Davolashning ikkita asosiy modeli mavjud: yapon va amerika.
Terapiyaning yapon modeli faol fazada Prednizolonni tayinlashni nazarda tutadi (ECHT doimiy ravishda 20 mm / soat). Prednizolonning dozasi 1-3 oy davomida oʻzgarmaydi, keyin dozasi 3-12 oygacha kamayadi. Prednizolonning dozasini kamaytirishning zaruriy sharti ECHTning 20 mm / soat dan kamayishi.
Shu bilan birga, tashxis qoʻyilgandan keyingi dastlabki ikki yil davomida preparatning dozasini kuniga 16 mg dan pastga tushirish tavsiya etilmaydi. Dozani yanada pasaytirish faqat ECHT 3-6 oy davomida 10 mm / soat dan kam boʻlgan koʻrsatkichlarda amalga oshiriladi. Agar kuchayganlik belgilari boʻlmasa va ECHT uzoq vaqt davomida normal boʻlsa, preparat bekor qilinadi. Ushbu yondashuv yaxshi natijalarga olib keladi, shu jumladan bemorlarning 30 foizida tananing perioferik qismlarining qon taʼminoti yaxshilanadi.
Amerika davolash modeli ham prednizolonni tayinlashni oʻz ichiga oladi, ammo boshqa sxema boʻyicha. Dozani bir oy davomida saqlanadi. Agar simptomlar bir oydan koʻproq vaqt davomida yoʻqolmasa, dozasi uch oy davomida oʻzgarmaydi va immunitet tizimini pasaytiradigan sitotoksik dorilardan biri qoʻshiladi: Azatioprin, Metotreksat, Siklofosfan (Siklofosfamid). Agar ushbu dorilarni qoʻllash Prednizolonning dozasini kamaytirishga va keyinchalik uni bekor qilishga imkon bergan boʻlsa, terapiya samarali hisoblanadi.
Sitotoksik preparatni remissiyaga erishilgandan boshlab bir yil davomida olish kerak. Agar remissiya yuzaga kelsa, Prednizolonning dozasi 6 oy davomida asta-sekin kamaytiriladi va keyingi 6 oy ichida Prednizolonni bekor qilish kerak.
Agar Prednizolon bilan davolash kerakli natijani bermasa, Metotreksat buyuriladi. Davolash minimal dozalar bilan boshlaniladi, soʻngra preparatni koʻtara olmaslik boʻlmasa, asta-sekin oshiriladi. Koʻtara olmaslik boʻlsa, doza bir necha dozalarga boʻlinadi va faqat 1-2 haftadan soʻng mumkin boʻlgan maksimal ruxsat etilgan maksimal dozaga oshiriladi.
Agar Prednizolon va Metotreksat bilan terapiya paytida remissiya yuzaga kelsa va ECHT koʻrsatkichlari normal holatga qaytsa, Metotreksatni qabul qilganidan keyin bir oy oʻtgach, Prednizolonning dozasini kamaytirish tavsiya etiladi. Yalligʻlanish jarayoni qayta boshlanganda, Prednizolon residivdan oldin belgilangan dozada buyuriladi. Agar terapiya boshlanganidan 12 oy oʻtgach, dozani kamaytirish mumkin boʻlmasa, individual muqobil davolash rejimi tanlanadi.
Siklofosfamid toksik tufayli uzoq muddatga tavsiya etilmaydi.
Biologik preparat Actemra (Tostilizumab) anʼanaviy immunosupressiv terapiyaga qoʻshilishi mumkin va u Prednizolonning umumiy dozasini kamaytirish uchun ham qoʻllanadi. Preparatni qoʻllashning maksimal muddati – 40 oy.
Yurak-qon tomir asoratlarining oldini olish uchun, agar qarshi koʻrsatmalar boʻlmasa, asetilsalitsil kislotasining kichikroq dozalarini qoʻllash mumkin.
Uyqu va umurtqa arteriyalarning sezilarli darajada torayishi bilan ogʻrigan bemorlarda qon bosimining pasayishi nevrologik asoratlarni keltirib chiqarishi mumkinligini yodda tutish kerak.
Jarrohlik yoʻli bilan davolash

Agar buyrak arteriyasi stenozi tufayli qon bosimi koʻtarilsa va bemorda oʻtkir davrda fibrotik oʻzgarishlar paydo boʻlsa, jarrohlik davolash tavsiya etiladi. Shuningdek, operatsiya hayot uchun xavfli asoratlar aniqlansa va ichki organlar va tizimlarning disfunktsiyasi rivojlansa ham amalga oshiriladi. Operatsiya barqaror remissiyaga erishgandan soʻng amalga oshiriladi.
Ekstrakorporal gemokorreksiya. Kasallikning kechishi ogʻir boʻlsa, davolanishdan hech qanday taʼsir boʻlmasa va remissiyaga erishish mumkin boʻlmasa, amalga oshiriladi. Bemorlarning qoni tromblardan va immun komplekslaridan tozalanadi, ular qonda antitelolar antigenlar bilan uchrashganda hosil boʻladi. Tozalash plazmaferez va gemosorbtsiya yordamida amalga oshiriladi. Ushbu usullar shikastlangan organlarning funktsiyalarini yaxshilashga va qon oqimini tiklashga yordam beradi.
Plazmaferez.Agar davolanish istalgan natijani keltirmasa yoki faqat vaqtinchalik taʼsir koʻrsatsa, qon tomir jarrohlar yordamiga murojaat qilinadi. Operatsiya yordamida residivlarning oldini olish, shuningdek, shikastlangan tomirlarning oʻtkazuvchanligini imkon qadar tiklash mumkin.
Endarterektomiya. Bu arteriyalar devorlaridan xolesterin pilakchalarini olib tashlashni oʻz ichiga oladi. Bu orqali tomirning boʻshligʻini tozalash va qon oqimini tiklash mumkin.
Shuntlash. Endovaskulyar stentlash paytida arteriyaning ichiga silindrsimon toʻrli karkas kiritiladi, bu tomirni mexanik ravishda kengaytiradi. Bu Takayasu kasalligining fibrotik bosqichida ogʻir stenoz, arterial gipertenziya yoki ishemiya bilan ogʻrigan bemorlarda qoʻllanadi.
Endovaskulyar stentlash.
Angioplastika. Puchaygan balonli kateter son yoki chov arteriyadagi punksiya yoʻli bilan kiritiladi, toraygan joyga keltiriladi va keyin shishiriladi, shu sababli arteriya boʻshligʻi kengayadi. Bu qon bosimini normallantiradi va periferik tomirlarda pulsni tiklashga yordam beradi. Natijada, ikkilamchi arterial gipertenziya shuningdek, yurak etishmovchiligi yoʻqoladi. Toʻliq tiklanish 3-5 yil ichida sodir boʻladi. Ushbu davolashdan keyin oʻlim havfi 10% dan oshmaydi.
Oqibati
[tahrir | manbasini tahrirlash]Maxsus davolashsiz Takayasu sindromining oʻtkir shakli tez rivojlanadi va koronar etishmovchilik bilan asoratlanadi. Takayasu kasalligining ogʻir oqibatlari hayotga xavf tugʻdiradi va birinchi navbatda bemorning mehnat qobiliyati yoʻqolishiga, keyin esa uning nogironligi va oʻlimiga olib keladi. Takayasu arteriti bilan ogʻrigan bemorlarda insult yoki miokard infarkti oʻlimning keng tarqalgan sababidir.
Kasallikning surunkali shakli uzoq muddatli davom etadi. Kollateral qon aylanishining rivojlanishi tufayli bemorning ahvoli uzoq vaqt davomida qoniqarli boʻlib qoladi. Agar sindrom erta bosqichda aniqlansa va immunitet tizimini pasaytiradigan dori vositalaridan foydalangan holda oʻz vaqtida terapiya boshlangan boʻlsa, unda jarrohlikgacha yetib bormaydi va bemorlarning hayot sifatini yaxshilash mumkin.
Profilaktikasi
[tahrir | manbasini tahrirlash]Birlamchi profilaktika kasallikning oldini olishga qaratilgan. Takayasu sindromi bilan uni amalga oshib boʻlmaydi, chunki patologiyaning rivojlanish sabablari nomaʼlum. Shu bilan birga, bemorlarga yurak-qon tomir kasalliklarining rivojlanishi uchun xavf omillari bilan kurashish tavsiya etiladi: giperlipidemiya (qondagi lipidlar va / yoki lipoproteinlarning yuqori darajasi), gipertenziya va yomon odatlar.
Remissiyani saqlab qolish, kasallikning kuchayishini va asoratlarni rivojlanishini oldini olish uchun ikkilamchi profilaktika zarur. Bunga quyidagilar kiradi:
- Virusli va bakterial infektsiyalarni oʻz vaqtida davolash.
- Immunitetni mustahkamlash.
- Vitaminlarni davriy qabul qilish.
- Kundalik yengil jismoniy faollik (toza havoda yurish, yengil jismoniy mashqlar).
- Sifatli uyqu.
- Toʻgʻri ovqatlanish. Bu, ayniqsa, surunkali somatik kasalliklari boʻlgan bemorlar uchun zarurdir. Takayasu kasalligi juda kam uchraydigan kasallik boʻlib, undan hech kim immunitetga ega emas. Siz sogʻligʻingiz uchun javobgar boʻlishingiz kerak va agar kasallikning birinchi belgilari paydo boʻlsa, shoshilinch tibbiy yordamga murojaat qiling. Bunda oʻz holicha davolanish mumkin emas, bu tuzatib boʻlmaydigan oqibatlarga olib kelishi mumkin.
Manbalar
[tahrir | manbasini tahrirlash]1. Dyadik A. I., Zborovskiy S. R. Arteriit Takayasu // Zdorov’ya Ukraїni. Kardiologiya. – 2012. – № 1. – S. 60–61.
2. Knyazkova I. I., Shapovalova L. V. Diagnostika nespesificheskogo aortoarteriita (bolezn Takayasu) // Zdorov’ya Ukraїni. – 2014. – № 3. – S. 42–43.
3. Kothari S. S. Takayasu’s arteritis in children – a review // Images Pediatr Cardiol. – 2001. – Vol. 3, № 4. – P. 4–23.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3232509/
4. Chixladze N. M., Sivakova O. A., Chazova I. Ye. Klinicheskie proyavleniya porajeniya serdechno-sosudistoy sistemi pri nespesificheskom aortoarteriite // Sistemnie gipertenzii. – 2008. – № 4. – S. 22–24.
5. Hedna V. S., Patel A., Bidari S. et al. Takayasu’s Arteritis: is it a reversible disease? Case report and literature review // Surg Neurol Int. – 2012. – № 3. – R. 132.https://pubmed.ncbi.nlm.nih.gov/23227437/
6. Nasonov Ye. L., Baranov A. A., Shilkina N. P. Vaskuliti i vaskulopatii. – Yaroslavl, 1999. – 616 s.
7. Watts R., Al-Taiar A., Mooney J., Scott D., Macgregor A. The epidemiology of Takayasu arteritis in the UK // Rheumatology (Oxford). – 2009. – Vol. 48, № 8. – R. 1008–1011.https://pubmed.ncbi.nlm.nih.gov/19542212/
8. Yadav M. K., Leeneshwar H., Rishi J. P. Pulseless cardiomyopathy // J Assoc Physicians India. – 2006. – Vol. 54, № 1. – P. 814–816.https://pubmed.ncbi.nlm.nih.gov/17214280/
9. Berejnoy V. V., German Ye. B. Bolezn Takayasu (nespesificheskiy aortoarteriit) // Sovremennaya pediatriya. – 2015. – № 8. – S. 34–40.
10. Liskina G. A., Kostina Yu. Yu. Sovremennie aspekti lecheniya nespesificheskogo aortoarteriita (arteriita Takayasu): analiz effektivnosti variantov bazisnoy terapii u detey // Pediatriya. – 2017.— № 3. – S. 86–93.
11. Rukovodstvo po detskoy revmatologii / pod red. N. A. Geppe, N. S. Podchernyaevoy, G. A. Liskinoy. – M.: GEOTAR-Media, 2011. – 720 s.
12. Smitienko I. O., Atyasova Ye. V., Novikov P. I. Metodi vizualizatsii sosudistogo vospaleniya pri arteriite Takayasu // Russkiy meditsinskiy jurnal. – 2017. – № 7. – S. 442–445.
13. Karapolat I., Kalfa M., Keser G. et al. Comparison of F18-FDG PET/CT findings with current clinical disease status in patients with Takayasu’s arteritis // Clin Exp Rheumatol. – 2013. – Vol. 31 (1 Suppl 75). – R. S15–21.https://pubmed.ncbi.nlm.nih.gov/23075530/
14. Tezuka D., Haraguchi G., Ishihara T. et al. Role of FDG PET-CT in Takayasu arteritis: sensitive detection of recurrences // JACC Cardiovasc Imaging. – 2012. – Vol. 5, № 4. – R. 422–429.https://pubmed.ncbi.nlm.nih.gov/22498333/
15. Pokrovskiy A. V., Zotikov A. Ye., Yudin V. I. i dr. Diagnostika i lechenie nespesificheskogo aortoarteriita: rukovodstvo dlya praktikuyuщix vrachey. – M.: IRISЪ, 2003. – 144 s.
16. Skvorsov V. V., Gorbach A. N. Bolezn Takayasu: diagnostika i lechenie // Spravochnik vracha obщey praktiki. – 2018. – № 6. – S. 22–30.
17. Pokrovskiy A. V., Zotikov A. Ye., Kulbak V. A., Burseva Ye. A. Voprosi diagnostiki i taktiki lecheniya patsientov s nespesificheskim aortoarteriitom // Vestnik RAMN. – 2010. – № 10. – S. 9–19.
18. Zborovskaya I. A. i dr. Uchebnik prakticheskoy revmatologii: rukovodstvo dlya vrachey. – Rostov-na-Donu. – 2016. – S. 260–269.
19. Rossiyskie klinicheskie rekomendatsii. Revmatologiya / pod red. Ye. L. Nasonova. – M.: GOETAR-Media, 2020. – 448 s.
20. Liskina G. A., Kostina Yu. O. Nespesificheskiy aortoarteriit: problemi provedeniya kompleksnoy terapii i otsenki eyo effektivnosti // Pediatriya. Jurnal im. G. N. Speranskogo. – 2012. – T. 91, № 5. – S. 22–27.

