Diabetik nefropatiya
| Diabetik nefropatiya | |
|---|---|
| Belgilari | albuminuriya[1] perifrik shishlar[1], gipertenziya[1], holsizlik[2] |
| Mutaxassislik | nevrologiya, endokrinologiya |
| Xavf omillari | yuqori qon bosimi, tamaki chekish[1], qonda glyukoza miqdorining doimiy oʻzgarishi[2] |
| Tashxis usullari | siydikdagi albumin miqdorini aniqlash[3] |
Diabetik nefropatiya (DN), shuningdek, buyrakning diabetik kasalligi[4] deb ham ataladi, bu qandli diabet natijasida buyrak funksiyasining surunkali ravishda buzilishi hisoblanadi. Diabetik nefropatiyaning soʻnggi bosqichi surunkali buyrak kasalligiga (SBK) va buyrak yetishmovchiligi (BY)ga olib keladi. SBKning koʻplab shakllari siydikda oqsil boʻlishi (proteinuriya yoki albuminuriya), arterial gipertenziya va buyrak funksiyasining pasayishi uchligi simptomlari bilan birga kechadi. Proteinuriya buyrak koptokchalarining zararlanishi va qonda albumin miqdorining kamayishi natijasida anasarka kelib chiqishi tufayli rivojlanadi, shuning uchun ham nefrotik sindrom deyiladi. Buyrak yetishmovchiligining soʻnggi bosqichida koptokchalar filtratsiyasi darajasi taxminan 90 ml/min/1.73m2 dan 15 gacha tushib ketadi[5]. Bu odatda yillar davomida sekinlik bilan rivojlanadi[6].
Diabetik nefropatiyada patofiziologik buzilishlar odatda qondagi glyukozaning uzoq vaqt miqdorining oʻzgarishidan boshlanadi. Keyinchalik buyraklar nefronlarining filtratsiyasida koʻplab oʻzgarishlar sodir boʻladi. (Odatda har bir katta yoshdagi buyrakda taxminan 750 000-1,5 million nefron mavjud)[7]. Dastlab, efferent arteriolalarning torayishi va afferent arteriolalarning kengayishi kuzatiladi, buning natijasida koptokchalarda kapillyar gipertenziyasi va giperfiltratsiya yuzaga keladi, ayniqsa, koptokchalar kapillyarlarining zararlanishiga olib keladi, keyin proteinuriya, qon bosimining koʻtarilishi va qoʻshimcha nefronning zararlanishi va buyraklarning umumiy funksiyasining pasayishi kuzatiladi[8][9]. Shu bilan birga, koptokchalarning oʻzida bazal membrananing qalinlashishi, podotsitlar yoriq membranasining kengayishi, mezangial hujayralar sonining koʻpayishi va mezangial matritsaning koʻpayishi kabi oʻzgarishlar kuzatiladi. Ushbu matritsa koptokchalar kapillyarlariga kirib boradi va Kimmelstiel-Uilson tugunlari deb ataladigan qatlamlarni hosil qiladi. Mezangial hujayralar va matriks asta-sekin kengayishi va filtratsiyani toʻxtatib, butun koptokchani yoʻq qilishi mumkin[10].
Diabetik nefropatiya holatini ikkita koʻrsatkichni oʻlchash orqali kuzatish mumkin, bular: siydikdagi oqsil miqdori – proteinuriya va qon zardobidagi kreatininni aniqlash. Proteinuriya miqdori koptokchalarning zararlanish darajasini aks ettiradi. Qon zardobidagi kreatinin miqdori koptokchalar filtratsiyasi tezligini hisoblash uchun ishlatiladi[manba kerak]. Angiotenzin ingibitori yoki angiotenzin retseptorlari blokatori bilan davolanadi, bu koptokchadan chiquvchi arteriolani kengaytiradi va shu bilan koptokchalar kapillyarlari ichidagi qon bosimini pasaytiradi, kasallikning rivojlanishini sekinlashtiradi, lekin toʻxtatmaydi. Qandli diabetga qarshi dori vositalarining uchta sinfi: GLP-1 agonistlari, DPP-4 ingibitorlari va SGLT2 ingibitorlari ham diabetik nefropatiyaning rivojlanishini sekinlashtiradi[11].
Diabetik nefropatiya buyrak kasalliklarining oxirgi bosqichining eng keng tarqalgan sababidir va AQSHdagi diabet bilan kasallangan katta odamlarning taxminan toʻrtdan biriga taʼsir qiladigan jiddiy asoratdir[12][13]. Buyrak kasalligining oxirgi bosqichi bilan kasallangan odamlar uchun gemodializ va oxir-oqibat buyrak transplantatsiyasi talab qilinadi[14] Diabetik nefropatiya, shuningdek, yurak-qon tomir kasalliklarida oʻlim xavfining oshishi bilan ham bogʻliq[12][15].
Belgilari
[tahrir | manbasini tahrirlash]Kasallik boshlanganidan 5-10-yil oʻtgach, simptomlar paydo boʻladi[2]. Odatdagi birinchi belgisi nikturiya (tunda tez-tez siyish). Boshqa belgilariga charchoq, bosh og‘rig‘i, ko‘ngil aynishi, qusish, kunduzi tez-tez siyish, anoreksiya (ishtahaning yoʻqligi), terining qichishi va oyoqlarning shishishi kiradi[2].
Diabetik nefropatiyaning (DN) klinik koʻrinishi proteinuriya (siydikdagi oqsil), gipertenziya va buyrak funksiyasining progressiv yoʻqolishi bilan tavsiflanadi. Jarayon dastlab sust kechadi, bu esa qandli diabet bilan ogʻrigan bemorlarda diabetik nefropatiya uchun muntazam skrining oʻtkazish muhim ahamiyatga ega ekanligini anglatadi[16].
Xavf omillari
[tahrir | manbasini tahrirlash]Qandli diabet bilan ogʻrigan bemorlarning barchasida ham diabetik nefropatiya rivojlanmaydi. Diabetik nefropatiya rivojlanish ehtimolini oshiradigan asosiy xavf omillari quyidagilardir[2]:
- Qonda glyukoza miqdorini nazorat qilmaslik;
- Davolanmagan qon bosimining oshishi;
- Birinchi tip qandli diabetni 20 yoshdan avval rivojlanishi;
- Avval yoki hozirda tamaki chekish[17];
- Naslida diabetik nefropatiyaning boʻlishi[18]. APOL1 geni afrikan-amerikaliklarda nefropatiya bilan bogʻliqligi aniqlangan[19];
- Ayrim irqiy guruhlar (afrikan-amerikaliklar, meksikalik amerikaliklar va pima hindulari)da xavf omili yuqori.
Patofiziologiyasi
[tahrir | manbasini tahrirlash]
Qandli diabet nefropatiyasi kasalligining rivojlanishi giperfiltratsiya, mikroalbuminuriya, makroalbuminuriya, nefrotik proteinuriya, buyraklarning surunkali buyrak kasalligining soʻnggi bosqichiga olib keladigan surunkali buyrak kasalligi klinik bosqichlarini oʻz ichiga oladi. Shikastlanish buyrakning barcha boʻlimlariga, shu jumladan koptokcha, buyrak kanalchalari, tomirlar (afferent va efferent buyrak arteriolalari) va oraliq hujayralarga taʼsir qiladi. Buyrak fibrozi DNning soʻnggi bosqichi hisoblanadi. Ushbu fibroz koʻplab mexanizmlarning, jumladan buyrak gemodinamikasidagi oʻzgarishlar, oksidativ stress bilan bogʻliq glyukoza metabolizmining buzilishi, shuningdek yalligʻlanish jarayonlari va haddan tashqari faol renin-angiotenzin-aldosteron tizimi (RAAS)ning mahsulidir[manba kerak].
Diabetik nefropatiyaning patofiziologiyasi gemodinamik va metabolik omillar oʻrtasidagi oʻzaro taʼsirni oʻz ichiga oladi[20].
Gemodinamik omillarga tizimli va intraglomerulyar bosimning oshishi, shuningdek, RAASning haddan tashqari faollashuvi kiradi. Tadqiqotlar shuni koʻrsatdiki, qandli diabetda turli omillar diabetik nefropatiya patofiziologiyasining eng muhim yoʻllaridan biri boʻlgan RAASni ragʻbatlantiradi. Filtrlangan glyukozaning yuqori yuklamasi proksimal naychalarda natriy-glyukoza kotransporter 2 (SGLT2)ni tartibga soladi, bu natriy va glyukozani buyrakdan chiqarib yuboradi. Bu distal naychalarga natriy xloridning yetib borishining pasayishiga olib keladi, bu esa renin ajralib chiqishiga yordam beradi va RAATni ortiqcha faollashtiradi[21]. Giperfiltratsiya DNning eng dastlabki xususiyatlaridan biridir. Giperfiltratsiyani keltirib chiqaruvchi bir nechta mexanizmlar taklif qilingan. Ushbu mexanizmlardan biri shuki, koptokchalar gipertrofiyaga uchragan sari filtratsiya yuzasi dastlab ortadi. Yana bir ehtimoliy mexanizm shundan iboratki, diabetik nefropatiyada qon tomirlarining anomal nazorati afferent koptokcha arteriolyar rezistentligining pasayishiga va efferent koptokcha arteriolyar rezistentligining oshishiga olib keladi, bu esa buyraklarda qon oqimi (QF) va koptokchalar filtratsiyasi tezligining (KFT) aniq oshishiga olib keladi[22] Glomerulyar giperfiltratsiya va RAASning regulyatsiyasi endotelial hujayralar, mezangial hujayralar va podotsitlarda stress keltirib chiqaradigan intraglomerulyar bosimning oshishiga olib keladi. Bu giperglikemiyaning metabolik taʼsiri tufayli yuzaga keladigan disfunksiyani kuchaytiradi[manba kerak].
Metabolik omillarga qandli diabetning koʻplab asoratlari, shu jumladan yurak-qon tomir asoratlari patofiziologiyasida markaziy rol oʻynaydigan glikatsiyaning yakuniy mahsulotlari (GYM)ning shakllanishi kiradi[23]. GYM kimyoviy guruhlar boʻlib, ular glyukoza, oqsillar, lipidlar va nuklein kislotalarga bogʻlangan amin guruhi, asosan lizin va arginin bilan fermentsiz reaksiyaga kirishganda hosil boʻladi[24]. Ushbu glikatsiya mahsulotlari qon tomir devorida kollagen oqsillari toʻplanib, oʻzaro bogʻlangan GYMlarning qaytarilmas kompleksini hosil qiladi. GYM taʼsirining muhim usuli retseptor vositali mexanizm orqali, eng muhimi, glikatsiya yakuniy mahsulotlari uchun retseptor orqali amalga oshiriladi. GYM – bu makrofaglar, endotelial hujayralar, buyrak mezangial hujayralari va glomeruladagi podotsitlarni oʻz ichiga olgan bir qator hujayra turlarida joylashgan signal transduksiya retseptoridir[25].
Diagnozi
[tahrir | manbasini tahrirlash]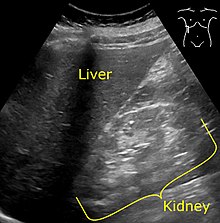
Qandli diabetda siydikdagi albumin miqdoriga qarab tashxis qoʻyiladi[26], bunda albuminuriyaning boshqa sabablari istisno qilinishi kerak. Albumin koʻrsatkichlari quyidagicha aniqlanadi[27]:
- Normal albuminuriya: siydikdagi albumin miqdori <30 mg/24h;
- Mikroalbuminuriya: siydikdagi albumin miqdori 30–299 mg/24h;
- Makroalbuminuriya: siydikdagi albumin miqdori ≥300 mg/24h.
- Albuminning siydik bilan chiqarilishi siydikdagi albumin/kreatinin nisbati bilan ham o‘lchanishi mumkin, bu 24 soatlik siydik yig‘ishga qaraganda aniqroq va qulayroqdir[28].
Qandli diabet bilan ogʻrigan bemorlarga har yili, 2-tur QD tashxisi qoʻyilgandan soʻng darhol va 1-tur QD tashxisi qoʻyilgandan keyin besh yil oʻtgach albumin darajasini tekshirish tavsiya etiladi[26][29]. Diabetik nefropatiyaga shubha qilinganda siydik yo‘llari obstruksiyasi, siydik yo‘llari infeksiyasi, buyrak tosh kasalligi yoki buyrak polikistozi kabi kasalliklardan differensial diagnostika qilish uchun buyrak ultrasonografiya tekshiruvi oʻtkaziladi[30]. Buyrak biopsiyasi faqat diabet boʻlmagan bemorlarning boshqa buyrak kasalliklarida oʻtkazish tavsiya etiladi[manba kerak].
Diabetik buyrak kasalligi bilan ogʻrigan bemorlar siydik tahlilida mikroalbuminuriya kuchli rivojlangan holatlarda gematuriya kuzatilishi mumkin[31] Yogʻ toʻqimasi bemorlarda nefrotik-diapazonli proteinuriyani rivojlantirishi mumkin
| Bosqichlari |
Glyukoza darajasi (mL/min/1.73 m2) |
|---|---|
| 1-bosqich | ≥ 90 |
| 2-bosqich | 60–89 |
| 3-bosqich | 30–59 |
| 4-bosqich | 15–29 |
| 5-bosqich | < 15 |
Bosqichlari
[tahrir | manbasini tahrirlash]Ushbu yoki istalgan buyrak kasalligida shikastlanish darajasini klinik bosqichini aniqlash uchun qon zardobidagi kreatinin aniqlanadi va taxminiy koptokchalar filtratsiyasi tezligini (KFT) hisoblanadi. Normada KFT 90 ml/min/1,73 m2 ga teng yoki undan yuqori[33].Biopsiya boʻyicha Tervaert va boshqalar tomonidan quyidagi tasnif taklif qilingan[34]:
| Sinf | Tavsif |
|---|---|
| I | Yorugʻlik mikroskopi va konform GBMda yengil yoki nospetsifik oʻzgarishlar
elektron mikroskop orqali isbotlangan: GBM > 395 nm (ayollarda), GBM > 430 nm (erkaklarda). |
| IIa |
|
| IIb |
|
| III | Kamida bitta tugunli skleroz (Kimmelstiel-Uilson shikastlanishi). |
| IV | Glomerulalarning >50% rivojlangan diabetik glomeruloskleroz. |
Biomarkerlari
[tahrir | manbasini tahrirlash]Albuminuriya DNning eng koʻp qoʻllaniladigan markeri boʻlsa-da, uning sezuvchanligi cheklangan, chunki diabetik nefropatiya bilan ogʻrigan bemorlarning koʻpchiligida KFT yoʻqolishi va glomerulosklerozsiz albuminuriyaning darhol koʻtarilishi kuzatiladi. Hozirgi vaqtda diabetik nefropatiyani erta bosqichlarida va rivojlanish xavfini aniqlaydigan koʻplab yangi markerlar oʻrganilmoqda. Sistatin C buyrak kanalchalarida qayta soʻrilishidan va katabolizatsiyadan oldin koptokchalarda erkin filtrlanadigan oqsildir. Uning qon zardobidagi darajasi mushak massasiga bogʻliq emas, bu KFTni qon zardobidagi kreatinin darajasiga qaraganda aniqroq baholash imkonini beradi[manba kerak].
Davolash
[tahrir | manbasini tahrirlash]Davolashning maqsadi buyrak shikastlanishining rivojlanishini sekinlashtirish va u bilan bogʻliq asoratlarni oldini olishdir. Hozirgi vaqtda diabetik nefropatiyani davolash toʻrtta asosiy yoʻnalishga qaratilgan: yurak-qon tomir kasalliklari xavfini pasaytirish, glikemik nazorat, qon bosimini nazorat qilish, shuningdek RAAS tizimini ingibirlash[manba kerak].
Yurak-qon tomir kasalligi xavfini kamaytirish: Qandli diabet bilan ogʻrigan bemorlarda yurak-qon tomir kasalliklari xavfi sezilarli darajada oshadi, bu ham buyrak yetishmovchiligining xavf omilidir. Shu sababli, qandli diabet bilan ogʻrigan bemorlarda, xususan, diabetik nefropatiya bilan ogʻrigan bemorlarda yurak-qon tomir kasalligini davolash muhim ahamiyatga ega. Buni davolash tartibi: chekishni toʻxtatish, lipidlarni kamaytiruvchi terapiyalar (masalan, statinlar), shuningdek, muntazam jismoniy mashqlar va sogʻlom ovqatlanishdir[35]. Buyrak kasalligi bilan ogʻrigan bemorlarda atorvastatin boshqa statinlarga qaraganda yaxshiroqdir, chunki u KFT asosida dozani oʻzgartirishni talab qilmaydi[36].
Glikemik nazorat: Glikemik nazoratning yaxshilanishi diabetik nefropatiya bilan ogʻrigan bemorlar holatiga ijobiy taʼsir koʻrsatdi[37]. Glikemik nazoratning intensiv boʻlishi retinopatiya va neyropatiya kabi QDning boshqa asoratlari rivojlanish ehtimolini kamaytiradi. Glikemik nazorat asosan 1-tur QD bilan ogʻrigan bemorlarda insulin bilan va 2-tur QD bilan ogʻrigan bemorlarda gipoglikemik agentlar yoki insulin bilan ushlab turiladi. Tadqiqotlar maqsadli HbA1c konsentratsiyasi 7% boʻlganda diabetik nefropatiyaning mikrotomir asoratlarining pasayishini koʻrsatdi. HbA1c ning yanada pasayishi yaxshi natijalar bermaydi va shuning uchun koʻpchilik bemorlarda tavsiya etilmaydi, chunki u gipoglikemik epizodlar xavfini oshirishi mumkin[38][39].
Arterial bosimni nazorat qilish: Diabetik nefropatiya bilan ogʻrigan bemorlarda sistolik arterial bosimni <140 mm.sim.ust. gacha pasaytirish kerak. Yuqori qon bosimi mikroalbuminuriyaning jadal rivojlanishi, ortiqcha proteinuriya va buyrak funksiyasining pasayishi bilan bog`liq. Angiotenzin o‘zgartiruvchi ferment ingibitorlari, shuningdek, angiotenzin II retseptorlari blokatorlari qandli diabet bilan og‘rigan bemorlarda qon bosimini pasaytirish va nefropatiya rivojlanishini sekinlashtirish uchun foydali bo`ladi[40]. Qandli diabet bilan ogʻrigan bemorlarda qon bosimining intensiv pasayishi (125-130/<80) diabetik nefropatiya va boshqa diabetik asoratlar rivojlanish xavfini kamaytiradi[41]. Baʼzi bemorlarda ikki tomonlama terapiya, yaʼni kalsiybkanallari blokatori va diuretiklar qoʻllaniladi[42].
RAASni ingibirlash: GYM ingibitorlari, angiotenzin retseptorlari blokatorlari, toʻgʻridan-toʻgʻri renin ingibitorlari va mineralokortikoidlar antagonistlari kabi terapiyalar bilan ingibirlanadi. RAAS ingibitsiyasi diabetik nefropatiyaning barcha bosqichlarida rivojlanishini sekinlashtirish uchun eng samarali terapiya ekanligi isbotlangan[43]. Bir nechta vositalardan foydalangan holda RAAS blokadasi proteinuriyani yanada kamaytirishi mumkin boʻlsa-da, noxush hodisalar (masalan, giperkalemiya, oʻtkir buyrak shikastlanishi)ni rivojlantiradi[44]. Shu sababli, AG yoki mikroalbuminuriya yoki diabetik nefropatiya belgilari boʻlgan QD bilan ogʻrigan bemorlarda faqat bitta vositani qoʻllash tavsiya etiladi[45].
Insulinning taxminan yarmi buyraklar tomonidan metabolizmga uchraydi va tozalanadi. Bu shuni anglatadiki, DN sharoitida buyraklar funksiyasining yomonlashuvi bilan, insulinga bogʻliq QD bilan ogʻrigan baʼzi bemorlarda ularning muntazam insulin dozalari meʼyoridan ortib ketishi yoki ularda gipoglikemiyaning koʻpayishi kuzatiladi. Shuningdek, buyraklar tomonidan tozalanadigan dorilarni toʻgʻri dozalash uchun buyrak funksiyasini diqqat bilan kuzatish juda muhimdir. Eng koʻp qoʻllaniladigan nefrotoksik dorilardan baʼzilari ibuprofen kabi nosteroid yalligʻlanishga qarshi dorilardir[46]. Buyrak funksiyasining yomonlashuvi bilan giperkalemiya va metabolik atsidoz kabi asoratlarning oldini olish uchun ovqatlanish buyrak ratsioniga rioya qilish ham kerak. Parhez orqali oqsilni cheklash DN rivojlanishini sekinlashtirishi mumkin, ammo buni tasdiqlash uchun qoʻshimcha dalillar kerak[47]. Diabetik nefropatiya bilan ogʻrigan bemorlar buyrak kasalligining oxirgi bosqichida buyrak transplantatsiyasi yoki gemodializ qilinadi[manba kerak].
Yangi terapiyalar
[tahrir | manbasini tahrirlash]Qandli diabetni davolash uchun nisbatan yangi dori vositasi natriy glyukoza kotransporter 2 (SGLT2) ingibitorlari hisoblanadi. Ushbu preparatning taʼsir mexanizmi natriy glyukozaning proksimal naychadagi kotransporterga soʻrilishi boʻlib, shu bilan natriurez va glyukozuriyani keltirib chiqaradi. Koʻpgina klinik tadqiqotlarda SGLT2 ingibitorlari QD bilan ogʻrigan bemorlarda yurak-qon tomir kasalliklari natijalarini yaxshilash, shuningdek, buyrak kasalliklari natijalariga ijobiy taʼsir koʻrsatdi, asosan albuminuriya pasaydi[48][49]. Diabetik nefropatiyaning rivojlanishiga ijobiy taʼsir koʻrsatadigan diabetik dori vositalarining boshqa sinflari GLP-1 agonistlari va DPP-4 ingibitorlari hisoblanadi[manba kerak].
Prognozi
[tahrir | manbasini tahrirlash]Qandli diabetning 2-turida diabetik nefropatiyani avvaldan aniqlash qiyinroq boʻlishi mumkin, chunki diabetning boshlanishini aniqlash qiyin. Davolanmaganda QD 2-turi va mikroalbuminuriya bilan ogʻrigan bemorlarning 20-40 foizida makroalbuminuriyaga aylanadi[50]. Deabetik nefropatiya surunkali buyrak yetishmovchiligiga olib keladi[12][13], natijada buyrak transplantatsiyasi yoki gemodializ qilinishi kerak[14].
Epidemiologiyasi
[tahrir | manbasini tahrirlash]Qandli diabetning 1- va 2-turi bilan ogʻrigan bemorlarning taxminan uchdan bir qismida diabetik nefropatiya kuzatiladi[51]. Dunyoda qandli diabet bilan kasallanish darajasi 2013-yilda 382 milliondan, 2035-yilga kelib 592 milliondan oshishi taxmin qilinmoqda. Ushbu oʻsish rivojlangan mamlakatlarda keskin darajada boʻlishi taxmin qilinmoqda. Ayniqsa, qandli diabetning 2-turi tarqalishi butun dunyo boʻylab semizlikning koʻpayishi tufayli ortib bormoqda[52]. Qandli diabet buyrak kasalligining rivojlanishi ECHTga, shuningdek, yurak-qon tomir kasalligi asoratlari xavfining oshishiga olib keladi. AQShda 2010-yilda diabetik nefropatiya bilan ogʻrigan bemorlarni davolashning taxminiy xarajatlari 39,35 milliard AQSH dollarini tashkil etgan[53]. Rivojlangan mamlakatlarda afrikan-amerikaliklar va Amerikaning tubjoy aholisi kabi baʼzi etnik guruhlarda diabetik nefropatiya rivojlanish xavfi yuqori[54].
Yana qarang
[tahrir | manbasini tahrirlash]Manbalar
[tahrir | manbasini tahrirlash]- ↑ 1,0 1,1 1,2 1,3 Alamo, A.; Campagna, D.; Di Pino, A.; Russo, C.; Calogero, A. E.; Polosa, R.; Purrello, F. (October 2019). "Smoking and diabetes: dangerous liaisons and confusing relationships". Diabetology & Metabolic Syndrome (BioMed Central) 11 (85): 85. doi:10.1186/s13098-019-0482-2. ISSN 1758-5996. PMID 31666811. PMC 6813988. https://dmsjournal.biomedcentral.com/track/pdf/10.1186/s13098-019-0482-2.pdf. Qaraldi: 20 August 2021.Diabetik nefropatiya]]
- ↑ 2,0 2,1 2,2 2,3 2,4 „Diabetes and kidney disease: MedlinePlus Medical Encyclopedia“. www.nlm.nih.gov. Qaraldi: 2015-yil 27-iyun.
- ↑ "Risk factor control is key in diabetic nephropathy". The Practitioner 258 (1768): 13–7, 2. February 2014. PMID 24689163.
- ↑ „Diabetes Management“, Nutrition Therapy for Chronic Kidney Disease. CRC Press, 2012 — 198-bet. ISBN 9781439849491.
- ↑ Longo, Dan; Fauci, Anthony; Kasper, Dennis; Hauser, Stephen; Jameson, J.. Harrison's manual of medicine, 18th, New York: McGraw-Hill Medical, 2013 — 2982-bet. ISBN 978-0-07-174519-2.
- ↑ "Clinical Manifestations of Kidney Disease Among US Adults With Diabetes, 1988–2014". JAMA 316 (6): 602–10. August 2016. doi:10.1001/jama.2016.10924. PMID 27532915. PMC 5444809. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=5444809.
- ↑ Hall, John; Guyton, Arthur. Textbook of Medical Physiology, 11th, Philadelphia: W.B. Saunders, 2005 — 310-bet. ISBN 978-0-7216-0240-0.
- ↑ Hostetter, T. H.; Olson, J. L.; Rennke, H. G.; Venkatachalam, M. A.; Brenner, B. M. (July 1981). "Hyperfiltration in remnant nephrons: a potentially adverse response to renal ablation". The American Journal of Physiology 241 (1): F85–93. doi:10.1152/ajprenal.1981.241.1.F85. ISSN 0002-9513. PMID 7246778. https://pubmed.ncbi.nlm.nih.gov/7246778/.
- ↑ „diabetic nephropathy“. Qaraldi: 2015-yil 27-iyun.
- ↑ "The mesangial cell revisited: no cell is an island". Journal of the American Society of Nephrology 20 (6): 1179–87. June 2009. doi:10.1681/ASN.2008050549. PMID 19470685.
- ↑ "A New Chapter for Diabetic Kidney Disease". The New England Journal of Medicine 377 (9): 885–887. August 2017. doi:10.1056/nejme1708949. PMID 28854097.
- ↑ 12,0 12,1 12,2 "Diabetic kidney disease: from physiology to therapeutics". The Journal of Physiology 592 (18): 3997–4012. September 2014. doi:10.1113/jphysiol.2014.272328. PMID 24907306. PMC 4198010. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=4198010.
- ↑ 13,0 13,1 "Autophagy in diabetic nephropathy". The Journal of Endocrinology 224 (1): R15–30. January 2015. doi:10.1530/JOE-14-0437. PMID 25349246. PMC 4238413. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=4238413.
- ↑ 14,0 14,1 "Risk factors in diabetic nephropathy progression at present". Bratislavske Lekarske Listy 115 (8): 517–21. 2014. doi:10.4149/BLL_2014_101. PMID 25246291.
- ↑ "Cardiovascular complications of diabetic kidney disease". Advances in Chronic Kidney Disease 21 (3): 273–80. May 2014. doi:10.1053/j.ackd.2014.03.003. PMID 24780455. PMC 4045477. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=4045477.
- ↑ Kussman, M. J. (1976-10-18). "The clinical course of diabetic nephropathy". Journal of the American Medical Association 236 (16): 1861–1863. doi:10.1001/jama.236.16.1861. ISSN 0098-7484. PMID 989537.
- ↑ "Smoking and the risk of diabetic nephropathy in patients with type 1 and type 2 diabetes: a meta-analysis of observational studies". Oncotarget 8 (54): 93209–93218. Nov 2017. doi:10.18632/oncotarget.21478. PMID 29190990. PMC 5696256. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=5696256.
- ↑ Freedman, Barry I.; Bostrom, Meredith; Daeihagh, Pirouz; Bowden, Donald W. (2007-10-17). "Genetic Factors in Diabetic Nephropathy". Clinical Journal of the American Society of Nephrology 2 (6): 1306–1316. doi:10.2215/cjn.02560607. ISSN 1555-9041. PMID 17942768.
- ↑ Kruzel-Davila, Etty; Wasser, Walter G.; Aviram, Sharon; Skorecki, Karl (March 2016). "APOL1 nephropathy: from gene to mechanisms of kidney injury". Nephrology, Dialysis, Transplantation 31 (3): 349–358. doi:10.1093/ndt/gfu391. ISSN 1460-2385. PMID 25561578.
- ↑ Lin, Yi-Chih; Chang, Yu-Hsing; Yang, Shao-Yu; Wu, Kwan-Dun; Chu, Tzong-Shinn (2018-08-01). "Update of pathophysiology and management of diabetic kidney disease" (en). Journal of the Formosan Medical Association 117 (8): 662–675. doi:10.1016/j.jfma.2018.02.007. ISSN 0929-6646. PMID 29486908.
- ↑ Anderson, Sharon; Brenner, Barry M. (1988), „Pathogenesis of Diabetic Glomerulopathy: The Role of Glomerular Hyperfiltration“, The Kidney and Hypertension in Diabetes Mellitus, Springer US, 139–146-bet, doi:10.1007/978-1-4757-1974-1_17, ISBN 978-1-4757-1976-5
- ↑ Hostetter, Thomas H. (March 2003). "Hyperfiltration and glomerulosclerosis". Seminars in Nephrology 23 (2): 194–199. doi:10.1053/anep.2003.50017. ISSN 0270-9295. PMID 12704579. https://pubmed.ncbi.nlm.nih.gov/12704579/.
- ↑ Soldatos, G.; Cooper, M. E. (2008-11-13). "Diabetic nephropathy: Important pathophysiologic mechanisms" (en). Diabetes Research and Clinical Practice. The Shiga International Symposium on Diabetic Nephropathy 82: S75–S79. doi:10.1016/j.diabres.2008.09.042. ISSN 0168-8227. PMID 18994672. http://www.sciencedirect.com/science/article/pii/S0168822708004646.
- ↑ Wolffenbuttel, B. H. R.; Boulanger, C. M.; Crijns, F. R. L.; Huijberts, M. S. P.; Poitevin, P.; Swennen, G. N. M.; Vasan, S.; Egan, J. J. et al. (1998-04-14). "Breakers of advanced glycation end products restore large artery properties in experimental diabetes". Proceedings of the National Academy of Sciences 95 (8): 4630–4634. doi:10.1073/pnas.95.8.4630. ISSN 0027-8424. PMID 9539789. PMC 22541. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=22541.
- ↑ Yan, Shi-Fang; Ramasamy, Ravichandran; Bucciarelli, Loredana G; Wendt, Thoralf; Lee, Larisse K; Hudson, Barry I; Stenr, David M; Lalla, Evanthia et al. (May 2004). "RAGE and its ligands: a lasting memory in diabetic complications?". Diabetes and Vascular Disease Research 1 (1): 10–20. doi:10.3132/dvdr.2004.001. ISSN 1479-1641. PMID 16305050.
- ↑ 26,0 26,1 "Risk factor control is key in diabetic nephropathy". The Practitioner 258 (1768): 13–7, 2. February 2014. PMID 24689163.
- ↑ „CDC – Chronic Kidney Disease – Glossary“. Qaraldi: 2015-yil 2-iyul.
- ↑ Umanath, Kausik; Lewis, Julia B. (2018-06-01). "Update on Diabetic Nephropathy: Core Curriculum 2018" (en). American Journal of Kidney Diseases 71 (6): 884–895. doi:10.1053/j.ajkd.2017.10.026. ISSN 0272-6386. PMID 29398179.
- ↑ "Microalbuminuria, is it so important?". Hippokratia 11 (3): 105–7. July 2007. PMID 19582202. PMC 2658722. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=2658722.
- ↑ "Diabetic nephropathy: diagnosis, prevention, and treatment". Diabetes Care 28 (1): 164–76. January 2005. doi:10.2337/diacare.28.1.164. PMID 15616252.
- ↑ Jiang, Shimin; Wang, Yining; Zhang, Zheng; Dai, Peilin; Yang, Yue; Li, Wenge (September 2018). "Accuracy of hematuria for predicting non-diabetic renal disease in patients with diabetes and kidney disease: A systematic review and meta-analysis". Diabetes Research and Clinical Practice 143: 288–300. doi:10.1016/j.diabres.2018.07.027. ISSN 0168-8227. PMID 30059756.
- ↑ „Introduction“, Chronic Kidney Disease Stages 1–3: Screening, Monitoring, and Treatment [Internet]. Agency for Healthcare Research and Quality (US), January 2012.
- ↑ „Glomerular filtration rate: MedlinePlus Medical Encyclopedia“. www.nlm.nih.gov. Qaraldi: 2015-yil 2-iyul.
- ↑ Qi, Chenyang; Mao, Xing; Zhang, Zhigang; Wu, Huijuan (2017). "Classification and Differential Diagnosis of Diabetic Nephropathy". Journal of Diabetes Research 2017: 8637138. doi:10.1155/2017/8637138. ISSN 2314-6745. PMID 28316995. PMC 5337846. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=5337846.
 Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License.
Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License.
- ↑ Action to Control Cardiovascular Risk in Diabetes Study Group; Gerstein, H. C.; Miller, M. E.; Byington, R. P.; Goff Jr, D. C.; Bigger, J. T.; Buse, J. B.; Cushman, W. C. et al. (2008-06-12). "Effects of Intensive Glucose Lowering in Type 2 Diabetes". New England Journal of Medicine 358 (24): 2545–2559. doi:10.1056/nejmoa0802743. ISSN 0028-4793. PMID 18539917. PMC 4551392. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=4551392.
- ↑ Bianchi, Stefano; Bigazzi, Roberto; Caiazza, Alberto; Campese, Vito M. (2003-03-01). "A controlled, prospective study of the effects of atorvastatin on proteinuria and progression of kidney disease" (en). American Journal of Kidney Diseases 41 (3): 565–570. doi:10.1053/ajkd.2003.50140. ISSN 0272-6386. PMID 12612979. http://www.sciencedirect.com/science/article/pii/S0272638602692479.
- ↑ DCCT/EDIC Research Group; de Boer, Ian H.; Sun, Wanjie; Cleary, Patricia A.; Lachin, John M.; Molitch, Mark E.; Steffes, Michael W.; Zinman, Bernard (2011-12-22). "Intensive diabetes therapy and glomerular filtration rate in type 1 diabetes". The New England Journal of Medicine 365 (25): 2366–2376. doi:10.1056/NEJMoa1111732. ISSN 1533-4406. PMID 22077236. PMC 3270008. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=3270008.
- ↑ ADVANCE Collaborative Group; Patel, A.; MacMahon, S.; Chalmers, J.; Neal, B.; Billot, L.; Woodward, M.; Marre, M. et al. (2008-06-12). "Intensive Blood Glucose Control and Vascular Outcomes in Patients with Type 2 Diabetes". New England Journal of Medicine 358 (24): 2560–2572. doi:10.1056/nejmoa0802987. ISSN 0028-4793. PMID 18539916. https://espace.library.uq.edu.au/view/UQ:690128/UQ690128_OA.pdf.
- ↑ Duckworth, W.; Abraira, C.; Moritz, T. (April 2009). "Glucose Control and Vascular Complications in Veterans with Type 2 Diabetes". Journal of Vascular Surgery 49 (4): 129–39. doi:10.1016/j.jvs.2009.02.026. ISSN 0741-5214. PMID 19092145.
- ↑ ACCORD Study Group; Cushman, W. C.; Evans, G. W.; Byington, R. P.; Goff Jr, D. C.; Grimm Jr, R. H.; Cutler, J. A.; Simons-Morton, D. G. et al. (2010-04-29). "Effects of Intensive Blood-Pressure Control in Type 2 Diabetes Mellitus". New England Journal of Medicine 362 (17): 1575–1585. doi:10.1056/nejmoa1001286. ISSN 0028-4793. PMID 20228401. PMC 4123215. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=4123215.
- ↑ Ruilope, Luis (2017-04-19). Faculty Opinions recommendation of BP Control and Long-Term Risk of ESRD and Mortality.. doi:10.3410/f.726630344.793530925.
- ↑ Townsend, Raymond (2009-01-07). Faculty Opinions recommendation of Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high-risk patients.. doi:10.3410/f.1142854.599941.
- ↑ Lewis, Edmund J.; Hunsicker, Lawrence G.; Bain, Raymond P.; Rohde, Richard D (1993-11-11). "The Effect of Angiotensin-Converting-Enzyme Inhibition on Diabetic Nephropathy". New England Journal of Medicine 329 (20): 1456–1462. doi:10.1056/nejm199311113292004. ISSN 0028-4793. PMID 8413456.
- ↑ Fried, Linda F.; Emanuele, Nicholas; Zhang, Jane H.; Brophy, Mary; Conner, Todd A.; Duckworth, William; Leehey, David J.; McCullough, Peter A. et al. (2013-11-14). "Combined Angiotensin Inhibition for the Treatment of Diabetic Nephropathy". New England Journal of Medicine 369 (20): 1892–1903. doi:10.1056/nejmoa1303154. ISSN 0028-4793. PMID 24206457.
- ↑ Brenner, Barry M.; Cooper, Mark E.; de Zeeuw, Dick; Keane, William F.; Mitch, William E.; Parving, Hans-Henrik; Remuzzi, Giuseppe; Snapinn, Steven M. et al. (2001-09-20). "Effects of Losartan on Renal and Cardiovascular Outcomes in Patients with Type 2 Diabetes and Nephropathy". New England Journal of Medicine 345 (12): 861–869. doi:10.1056/nejmoa011161. ISSN 0028-4793. PMID 11565518.
- ↑ Khan, Kanwar Nasir M.; Burke, Allen; Stanfield, Kristina M.; Harris, Richard K.; Baron, David A. (2001-01-01). "Expression of Cyclooxygenase-2 in the Macula Densa of Human Kidney in Hypertension, Congestive Heart Failure, and Diabetic Nephropathy". Renal Failure 23 (3–4): 321–330. doi:10.1081/JDI-100104716. ISSN 0886-022X. PMID 11499548.
- ↑ Hansen, Henrik P.; Tauber-Lassen, Ellis; Jensen, Berit R.; Parving, Hans-Henrik (July 2002). "Effect of dietary protein restriction on prognosis in patients with diabetic nephropathy". Kidney International 62 (1): 220–228. doi:10.1046/j.1523-1755.2002.00421.x. ISSN 0085-2538. PMID 12081581.
- ↑ Heerspink, Hiddo J.L.; Perkins, Bruce A.; Fitchett, David H.; Husain, Mansoor; Cherney, David Z. I. (2016-09-06). "Sodium Glucose Cotransporter 2 Inhibitors in the Treatment of Diabetes Mellitus". Circulation 134 (10): 752–772. doi:10.1161/circulationaha.116.021887. ISSN 0009-7322. PMID 27470878.
- ↑ Wanner, Christoph; Inzucchi, Silvio E.; Lachin, John M.; Fitchett, David; von Eynatten, Maximilian; Mattheus, Michaela; Johansen, Odd Erik; Woerle, Hans J. et al. (2016-07-28). "Empagliflozin and Progression of Kidney Disease in Type 2 Diabetes". New England Journal of Medicine 375 (4): 323–334. doi:10.1056/nejmoa1515920. ISSN 0028-4793. PMID 27299675.
- ↑ Shlipak, Michael (2011-03-15). "Clinical Evidence Handbook: Diabetic Nephropathy: Preventing Progression – American Family Physician". American Family Physician 83 (6): 732. http://www.aafp.org/afp/2011/0315/p732.html. Qaraldi: 2015-06-27.Diabetik nefropatiya]]
- ↑ Zimmet, Paul; Alberti, K. G. M. M.; Shaw, Jonathan (December 2001). "Global and societal implications of the diabetes epidemic". Nature 414 (6865): 782–787. doi:10.1038/414782a. ISSN 0028-0836. PMID 11742409. https://repositorio.unal.edu.co/handle/unal/79579.
- ↑ Cameron, Adrian J; Zimmet, Paul Z; Atkins, Robert C; Shaw, Jonathan E (2007). "The Australian Diabetes, Obesity and Lifestyle Study – Profiling Diabetes and Cardiovascular Disease Risk in the Nation". European Endocrinology (2): 20. doi:10.17925/ee.2007.00.02.20. ISSN 1758-3772.
- ↑ Trivedi, Hariprasad S.; Pang, Michael M.H.; Campbell, Anne; Saab, Paulette (April 2002). "Slowing the progression of chronic renal failure: Economic benefits and patients' perspectives". American Journal of Kidney Diseases 39 (4): 721–13. doi:10.1053/ajkd.2002.31990. ISSN 0272-6386. PMID 11920337. https://archive.org/details/sim_american-journal-of-kidney-diseases_2002-04_39_4/page/n130.
- ↑ Disease, Ethnicity & (2018-10-17). "Correction: Ethn Dis. 2010;20:[Suppl 1:S1-60-S1-64"]. Ethnicity & Disease 28 (4): 586. doi:10.18865/ed.28.4.586. ISSN 1945-0826. PMID 30405305. PMC 6200305. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=6200305.
Adabiyotlar
[tahrir | manbasini tahrirlash]- „Effects of renin-angiotensin system blockers on renal outcomes and all-cause mortality in patients with diabetic nephropathy: an updated meta-analysis“. www.crd.york.ac.uk. Qaraldi: 2015-yil 2-iyul.
- "Diabetic nephropathy: diagnosis, prevention, and treatment". Diabetes Care 28 (1): 164–76. January 2005. doi:10.2337/diacare.28.1.164. PMID 15616252.
- "Diabetic Nephropathy: New Risk Factors and Improvements in Diagnosis". The Review of Diabetic Studies 12 (1–2): 110–8. 2015. doi:10.1900/RDS.2015.12.110. PMID 26676664. PMC 5397986. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=5397986.
- "Role of nutrient-sensing signals in the pathogenesis of diabetic nephropathy". BioMed Research International 2014: 315494. 2014. doi:10.1155/2014/315494. PMID 25126552. PMC 4122096. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=4122096.
- "Diagnosis and Management of Type 2 Diabetic Kidney Disease". Clinical Journal of the American Society of Nephrology 12 (8): 1366–1373. August 2017. doi:10.2215/CJN.11111016. PMID 28280116. PMC 5544517. //www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=5544517.
